La onicomicosis de pies y manos se caracteriza por una variedad de síntomas. El aspecto de los hongos en las uñas depende del tipo de patógeno (hay alrededor de 50 en total), la localización de la infección primaria y las enfermedades concomitantes. Existen varias de las variedades más comunes de onicomicosis, que tienen sus propias características. La identificación de la patología en la etapa inicial permite el tratamiento solo con la ayuda de fondos locales. De lo contrario, deberá tomar antimicóticos sistémicos. Con una forma avanzada de la enfermedad y un daño total, la restauración de la placa de la uña se vuelve imposible.
Onicomicosis: una breve descripción
La onicomicosis es una infección fúngica de las placas ungueales de las piernas (en el 80% de los casos) o de las manos. En riesgo están las personas mayores (entre ellas el 40% de las personas mayores de 60 años están enfermas), así como las que padecen patologías como:
- soriasis;
- diabetes mellitus (prevalencia tres veces mayor que entre otros grupos de población) y otras enfermedades endocrinas;
- violación del suministro de sangre a las extremidades como resultado de patologías cardiovasculares, procesos de obliteración en los vasos sanguíneos que conducen a su estrechamiento; angiotrofoneurosis, venas varicosas;
- enfermedades oncológicas;
- sarcomatosis hemorrágica (cánceres de piel múltiples);
- dermatosis asociadas con una violación del proceso de queratinización de las células, ictiosis;
- fracturas de los huesos de la mano o del pie;
- otras enfermedades somáticas graves, que provocan un agotamiento general y una disminución de las defensas del organismo.
Pertenecen al grupo de riesgo laboral las siguientes especialidades:
- mineros;
- Atletas;
- empleados de instituciones públicas;
- metalúrgicos;
- personal militar;
- trabajadores médicos;
- trabajadores industriales;
- cocineros y otros trabajadores cuyas actividades están asociadas con el contacto frecuente con el agua.
Entre todas las enfermedades de las uñas, la onicomicosis ocupa el tercer lugar en términos de prevalencia y el número total de personas portadoras de la enfermedad es una quinta parte de la población mundial. El peligro de la enfermedad radica en el hecho de que el foco de la infección por hongos puede existir durante mucho tiempo y ser una fuente activa para infectar a otras personas, incluidos los miembros de su propia familia.
Además, los hongos provocan una sensibilización general del organismo como consecuencia de la producción de toxinas, lo que contribuye al desarrollo de enfermedades alérgicas y dermatológicas en el paciente. Por lo tanto, es importante identificar el hongo en la etapa inicial y detener su crecimiento, propagarse a través de la linfa y la sangre. La infección ocurre de la siguiente manera:
- en lugares públicos como baños, saunas, piscinas, gimnasios;
- a través de artículos domésticos compartidos (alfombras, paños, toallas);
- durante el tratamiento de manicura de uñas;
- al usar los zapatos de otra persona.
Los factores de riesgo también son:
- usar zapatos ajustados;
- clima húmedo y caluroso;
- aumento de la sudoración de las piernas;
- inmunidad debilitada;
- tomar medicamentos hormonales y antibacterianos;
- Lesiones y cambios distróficos en las placas ungueales.
Variedades de la enfermedad.
Existen varios tipos de onicomicosis, que se clasifican según varios criterios. Estas características ayudan a determinar cómo se ven los hongos en las uñas en las manos y los pies.
Por tipo de patógeno. La derrota de la placa de la uña por un tipo de patógeno ocurre en ¾ de todos los casos, dos, en el 16%, tres, en el 9%. La infección mixta más común ocurre en pacientes de edad avanzada. Los patógenos más comunes son:
- Los hongos dermatofitos, los más frecuentes son Trichophyton rubrum (80% de todos los casos) y mentagrophytes var. Interdigitale (alrededor del 10% de los casos). Epidermophyton floccosum, T. violaceum y T. tonsurans son menos frecuentes (3% de los casos en total).
- Hongos de levadura del género Candida, que afectan más placas ungueales en las manos (en el 40% de los casos) que en las piernas. La enfermedad suele ir acompañada de candidiasis crónica de la piel y las membranas mucosas. Varias especies de Candida existen como simbiontes en la piel de una persona sana.
- Mohos no dermatofitos: Scytalidium dimidiatum y hyalinum, Onychocola canadensis. Se encuentra con mayor frecuencia en países con climas cálidos y húmedos.
Según la forma de la lesión de la placa ungueal. En un mismo paciente, se pueden combinar los tipos de daño. Dependiendo de las transformaciones en la uña, se distinguen las siguientes formas:
- Normotrófico: solo un cambio de color (amarillez en el borde libre distal). La forma y el grosor normales de la placa se mantienen durante mucho tiempo. En los bordes, se forman engrosamientos como resultado de una división excesivamente rápida de células córneas debajo de las uñas.
- Hipertrófico: además del amarilleo y la opacidad, se observa engrosamiento y deformación de las placas ungueales. Con el tiempo, adquieren una estriación transversal, se vuelven de color gris sucio, sueltos en el borde distal.
- Atrófico: se produce una destrucción severa de la uña, la piel subungueal está expuesta y cubierta con masas friables y desmoronadas.
- Por el tipo de onicólisis: hay un adelgazamiento de las placas ungueales, que están separadas del lecho ungueal. El color es opaco, gris sucio o amarillento; en el área de la raíz, el color puede permanecer sin cambios.
Localización de daños:
- Onicomicosis lateral distal.
- Superficie blanca. Al raspar el daño, puede determinar su naturaleza superficial.
- Subungueal proximal.
- Distrófica total.
El primer tipo es el más común y el origen de la lesión es la piel infectada. El inicio del proceso ocurre a través de la parte distal - el borde libre hacia la raíz, razón por la cual esta variedad recibió su nombre. En la etapa inicial, la placa de la uña conserva su apariencia normal, pero luego se separa gradualmente del lecho y se vuelve amarillenta. En algunos casos, se observa su engrosamiento. En la etapa final, el color de la uña adquiere diferentes tonalidades (de verde y azul a marrón), dependiendo de la contaminación de bacterias.
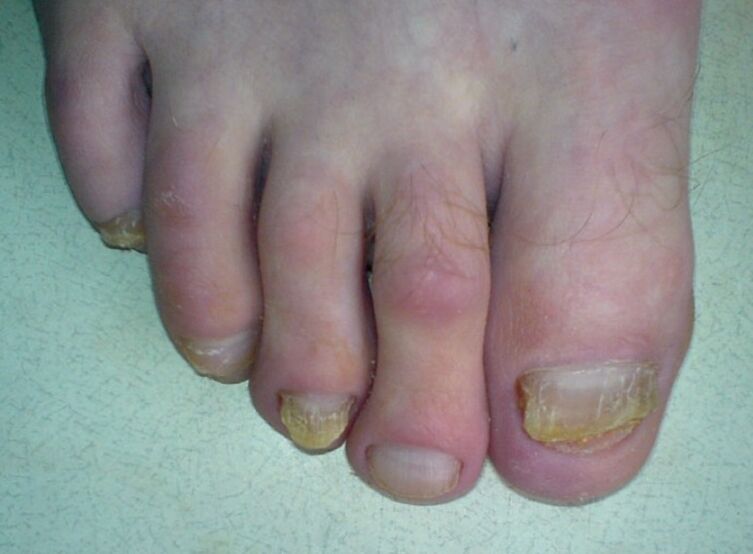
La segunda forma de onicomicosis se caracteriza por la aparición de manchas blancas, rayas que aparecen en la superficie externa de la uña y se extienden gradualmente a toda la placa. Con el tiempo, las manchas cambian de color a amarillo o marrón amarillento. En la mayoría de los casos, esta lesión se asocia con la siembra de trichophyton mentagrophytes o mohos del género Aspergillus. Esta forma de la enfermedad es más común entre los ancianos. La raíz de la uña y el lecho, por regla general, permanecen intactos, y la placa se desmorona y se vuelve de color gris o marrón.
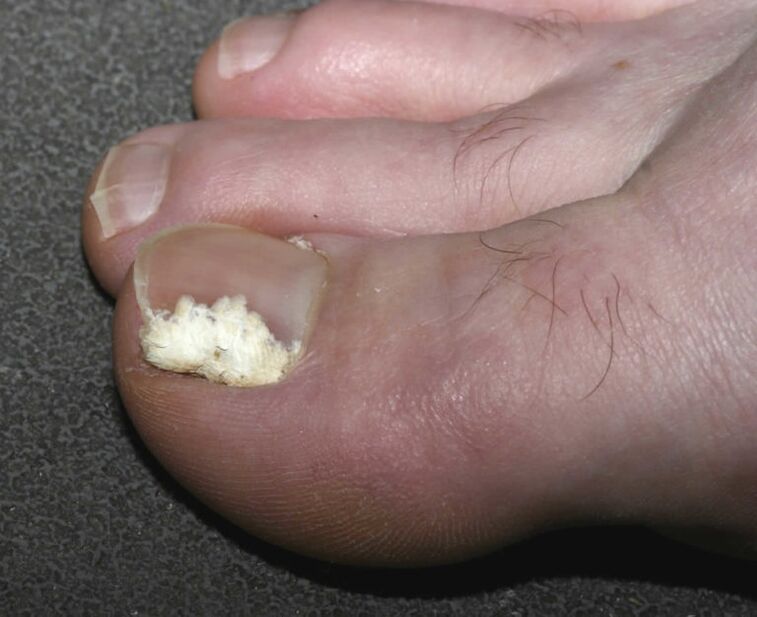
La lesión subungueal es la forma más rara. Sus agentes causantes pueden ser los tres tipos de patógenos. La propagación de la infección se produce desde la piel o la cresta lateral hacia la raíz de la uña. Aparecen manchas en la parte central de la placa ungueal o en el orificio, y posteriormente se desprende muy rápidamente. El lecho de la uña y la raíz no están inflamadas, pero a menudo se presenta una infección bacteriana secundaria que provoca el oscurecimiento de la uña.
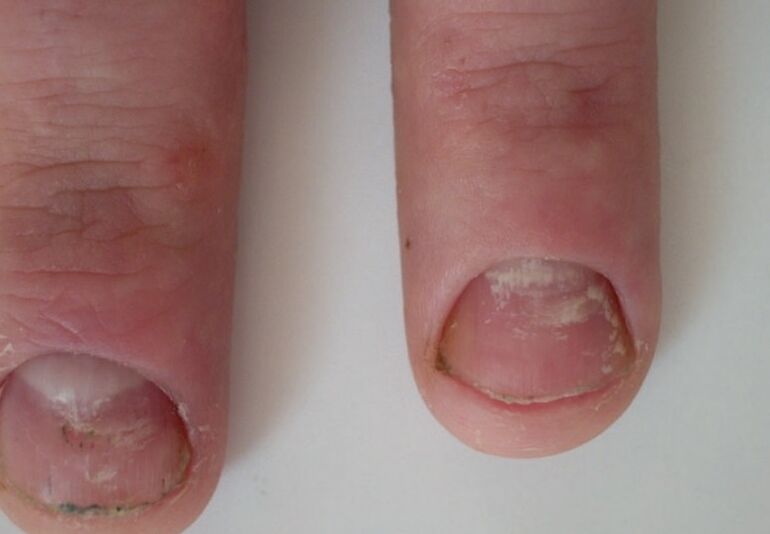
Con la forma total de la enfermedad, toda el área de la uña se ve afectada, lo que en muchos casos se acompaña de su destrucción completa. La raíz desaparece o se espesa patológicamente, como resultado de lo cual ya no es posible la formación normal de la placa. En la etapa final de la enfermedad, solo se observan sus restos desmenuzados. Esta forma de onicomicosis suele ser el caso de la candidiasis. Los agentes causales también pueden ser hongos epidermofitos.
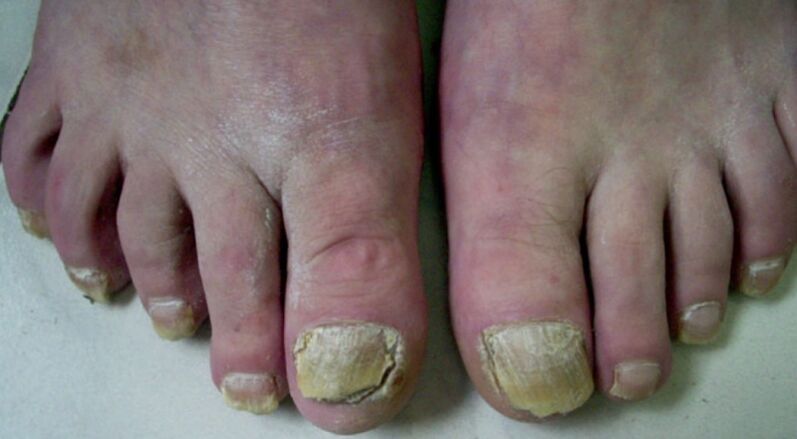
Los primeros signos de la enfermedad.
Hay síntomas que ayudan a reconocer una infección por hongos en la etapa inicial. El paciente puede tener uno o más de los siguientes:
- pérdida de transparencia y brillo en la placa de la uña;
- el color de la uña se vuelve blanquecino o amarillento;
- el borde de la uña se vuelve desigual, delgado, suave;
- la aparición de manchas amarillas o blancas, rayas a lo largo de los bordes de la placa (en las manos, en el centro de la placa de la uña);
- algunos tipos de hongos causan daño en las uñas solo en el primer dedo del pie, el resto permanece sin cambios (estos incluyen onicomicosis blanca superficial, que generalmente daña la uña del primer dedo, con menos frecuencia el dedo meñique);
- la placa se aleja del lecho 1-2 mm.
Durante mucho tiempo, el proceso patológico se puede localizar solo a lo largo del borde distal de la placa, por lo que es posible detener la infección al evitar la deformación, el desprendimiento de la placa de la uña y el daño a la raíz, lo que tiene consecuencias irreversibles.
A medida que avanza el proceso, aparecen otros signos:
- franjas blancas que van desde el borde libre hasta la raíz;
- "Nervadura" del clavo en dirección transversal;
- su adelgazamiento;
- astillado de la placa y otros síntomas correspondientes a cierto tipo de onicomicosis.
La onicomicosis superficial blanca casi nunca aparece en las uñas de las manos. A veces, esta forma de la enfermedad se combina con una distal. Cuando se infecta con Т. rubrum, el daño suele ser de naturaleza múltiple. Cuando se infecta con hongos del género Candida (en casos más raros, con infección por moho), primero se produce una inflamación de las crestas ungueales posteriores o laterales, acompañada de los siguientes síntomas:
- enrojecimiento, compactación e hinchazón del rodillo;
- cambiando su forma;
- la aparición de escamas blancas a lo largo del borde del rodillo;
- separación de la cutícula y su destrucción;
- dolor en el sitio de la lesión a la palpación;
- en casos raros, cuando se presiona, se libera una pequeña cantidad de pus.
En los niños, la enfermedad en la etapa inicial se caracteriza por las siguientes características:
- superficie rugosa de la uña;
- la forma a menudo no se modifica;
- la derrota en la mayoría de los casos, en el borde distal;
- también se observa un proceso fúngico activo en la piel de los pies;
- en casos más raros, se detecta hiperqueratosis subungueal.
Si la uña adquiere un color verde brillante, esto indica la adición de una infección bacteriana secundaria: Pseudomonas aeruginosa, y el color negro indica una infección por Proteus.
Diferencia de otras patologías.
Los cambios en las uñas, similares a los de la onicomicosis, también se observan en otras enfermedades:
- psoriasis (exfoliación de la uña a lo largo del borde, su engrosamiento, irregularidad "dedal" de la superficie, descamación a lo largo de las crestas, coloración amarillenta, destrucción de la uña);
- liquen plano (fisura profunda en el centro de la placa, engrosamientos longitudinales, hiperqueratosis subungueal, rotura a lo largo del borde distal, aumento de la fragilidad, pérdida de la uña por hendidura);
- eccema (surcos transversales, ablandamiento del tejido, descamación a lo largo del borde, engrosamiento del rodillo);
- tricofitosis de las uñas (en este caso, también hay una lesión de piel lisa o vellosa).
Dado que los síntomas externos de la onicomicosis pueden coincidir con enfermedades no fúngicas, se requiere un examen microscópico y la siembra del patógeno para hacer un diagnóstico preciso.
Tratamiento
En la etapa inicial de la enfermedad, si no se afecta más de la mitad de la placa de la uña, el tratamiento se puede llevar a cabo utilizando solo remedios locales. Las tácticas de la terapia también dependen de la forma de la enfermedad.
La onicomicosis múltiple a largo plazo con complicaciones bacterianas deberá tratarse durante más tiempo, durante varios meses, con la ayuda de medicamentos antimicóticos sistémicos. La terapia local se lleva a cabo en los casos en que existe un alto riesgo de efectos secundarios, en mujeres embarazadas y lactantes, en personas con enfermedad hepática, enfermedad renal, alergias a medicamentos. La desventaja de los medicamentos locales es que no pueden penetrar la raíz de la uña y, si la matriz está dañada, dicho tratamiento es ineficaz.
Antes de aplicar agentes antimicóticos, se requiere un tratamiento previo: eliminación de las áreas infectadas. Esto se hace con la ayuda de agentes queratolíticos: ungüento, parches. La terapia se lleva a cabo dentro de 1-3 semanas. Después de la limpieza, aplique uno de los medicamentos antimicóticos en forma de:
- crema;
- solución;
- barniz.
Las cremas y soluciones se aplican dos veces al día hasta que vuelva a crecer una uña sana. Con fines de prevención, se recomienda procesar las uñas no afectadas. Los barnices se usan 1-2 veces por semana durante al menos seis meses. Pueden usarse como el único remedio para el tratamiento solo si no más de un tercio de la placa de la uña está afectada y la duración de la enfermedad no excede de 1 año.
En caso de infección por hongos en las uñas de los pies, es necesario desinfectar los zapatos con una solución de formalina al 40%. Después de limpiar con un hisopo de algodón humedecido, se deja en los zapatos y se envuelve durante la noche en una bolsa de plástico. Dado que la formalina es tóxica, después de la desinfección es necesario ventilar los zapatos y la habitación. Los calcetines de una persona enferma deben hervirse.
Como medida preventiva, se deben observar las siguientes recomendaciones:
- Tomar medidas para eliminar la sudoración excesiva de las piernas (uso de polvos, tratamiento con formulaciones a base de urotropina).
- Cuando visite piscinas, playas y lugares similares, use pizarras de goma individuales.
- Cambie los calcetines todos los días, desinfecte los zapatos periódicamente.
- Trate otras enfermedades de las uñas a tiempo, humedezca la piel seca de pies y manos.
- Use solo sus propios zapatos.

















